男性不妊は決して珍しいことではなく、その原因は多岐にわたります。精子の量・運動率・形態の異常といった造精機能障害、精子の通り道が詰まる精路通過障害が主な医学的要因です。
また、精索静脈瘤やホルモンバランスの乱れ、遺伝、感染症も関係します。さらに、喫煙、過度な飲酒、肥満、ストレスなどの生活習慣や、勃起障害、射精障害といった性機能の問題も不妊の原因となり得ます。
この記事では、これらの具体的な原因を詳細に解説し、男性が自身の状態を正しく理解するための一助となることを目指します。
▶関連記事:「男性不妊症とは?原因・検査・治療法・保険制度までわかりやすく解説」
1、男性不妊の原因は多岐にわたる
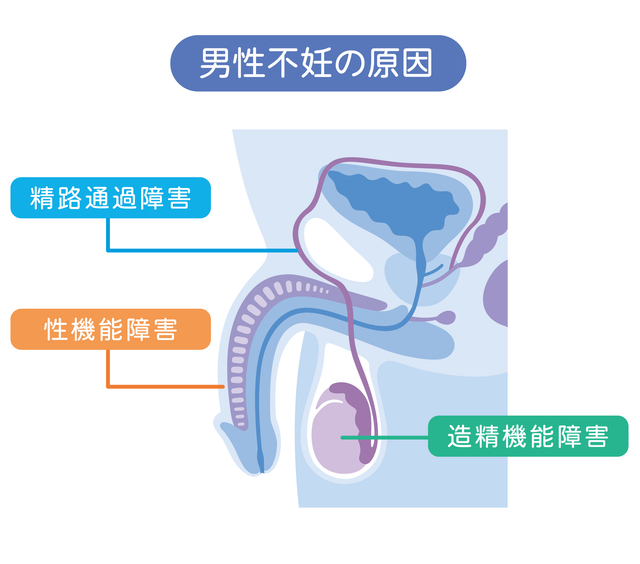
男性不妊の主な原因は、大きく3つに分けられます。
①造精機能障害
最も多くを占めるのが「造精機能障害」で、約80%の原因がこれに該当します。これは、精巣で健康な精子を十分に作れない状態を指し、精子の数が少ない「乏精子症」、精子の運動能力が低い「精子無力症」、あるいは精液中に全く精子がいない「無精子症」などがあります。
先天的な要因のほか、精巣の上部に血管のこぶができる「精索静脈瘤」といった病気が引き金となることがあります。さらに、近年では喫煙、男性の加齢、過度のアルコール摂取、肥満、ストレス、精巣が高温にさらされる環境なども、造精機能障害の原因として考えられています。
②精路通過障害
もう一つの主要な原因は「精路通過障害」です。これは、精巣で精子が作られているにもかかわらず、精子の通り道が狭くなったり詰まったりしているために、精液中に精子が見られない状態を指します。先天的な問題や、過去の炎症、怪我などが原因となることがあります。
③性機能障害
また、性機能障害も不妊の原因となり得ます。勃起がうまくいかない「勃起不全(ED)」や、射精ができないといった問題が含まれます。これらは病気やストレス、陰茎への血流減少などが原因となるほか、妊娠を意識しすぎることで生じる精神的なプレッシャーも影響することがあります。
2、医学的な原因を詳細に解説
①精子の量・運動率・奇形率の異常
男性不妊の最も一般的な原因は、精子の質や量に問題がある場合、つまり先述した「造精機能障害」です。
- 乏精子症(ぼうせいししょう)
精液中の精子の数が、WHOが定める基準値(1,500万個/ml)を下回る状態です。精子の数が少ないため、卵子と出会う確率が低下します。
- 精子無力症(せいしむりょくしょう)
精子の総運動率が40%未満、または前進運動率が32%未満の状態です。精子が無事に卵子のところまでたどり着けない、あるいは卵子に侵入する力が弱いといった問題が生じます。
- 奇形精子症(きけいせいししょう)
正常な形態の精子が4%未満の状態を指します。精子の頭部、頸部、尾部のいずれかに異常がある場合、運動能力が低下したり、卵子と受精する能力が損なわれたりすることがあります。 これらの異常は単独で発生することもありますが、複数組み合わさって見られることも珍しくありません。
②無精子症
無精子症とは、射出された精液中に精子が全く確認できない状態を指します。無精子症は、その原因によって大きく二つに分類されます。
- 非閉塞性無精子症(精子形成障害)
精巣自体で精子が作られていない、またはごく少量しか作られていない状態です。精巣の機能に問題があるため、精子を作る能力が著しく低下しています。遺伝的要因(染色体異常、Y染色体微小欠失など)、精巣の損傷、停留精巣、精巣炎などが原因となります。
- 閉塞性無精子症(精路通過障害)
精巣では精子が正常に作られているものの、精子の通り道(精路:精巣上体管、精管など)が何らかの原因で閉塞しており、精子が体外へ排出されない状態です。感染症(精巣上体炎など)による精路の炎症や癒着、先天的な精管欠損、鼠径ヘルニア手術の合併症、過去の精管切除術(パイプカット)などが原因として挙げられます。
③精索静脈瘤
精索静脈瘤は、精巣の周囲にある静脈が異常に拡張し、血液が逆流して鬱滞する状態です。男性不妊の原因として最も頻度が高く、不妊男性の約40%に認められるとされています。精索静脈瘤があることで、以下のような影響が考えられます。
- 精巣の温度上昇
血液の逆流により精巣の温度が慢性的に上昇し、精子形成に適した環境が損なわれます。精子は熱に弱いため、これによって精子の数、運動性、形態、さらにはDNAの損傷などが引き起こされる可能性があります。
- 血液中の有害物質の影響
腎臓からの血液が逆流することで、精巣に有害な代謝産物や活性酸素が蓄積しやすくなり、精子形成に悪影響を及ぼす可能性があります。 精索静脈瘤は、自覚症状がないことも多いですが、陰嚢の腫れや痛み、違和感として感じられることもあります。
④ホルモンバランスの乱れ
精子形成は、脳の視床下部、下垂体、そして精巣が連携して分泌するホルモンによって厳密に制御されています。これらのホルモンバランスが乱れると、精子形成に影響が出ることがあります。
- 卵胞刺激ホルモン(FSH)
下垂体から分泌され、精巣の精子形成を直接刺激します。FSHが低い場合は精子形成が不十分になる可能性があります。
- 黄体形成ホルモン(LH)
下垂体から分泌され、精巣での男性ホルモン(テストステロン)の産生を促します。
- テストステロン(男性ホルモン)
精巣から分泌され、精子形成の促進や性機能の維持に重要な役割を果たします。テストステロンが低いと、精子形成能力や性機能に影響が出ることがあります。 下垂体や視床下体の機能不全、あるいは精巣自体の機能低下によってこれらのホルモン分泌が異常になると、造精機能障害や性機能障害を引き起こし、不妊の原因となります。
⑤遺伝的・先天的な異常
男性不妊の中には、生まれつきの遺伝的な要因や先天的な異常が原因となっているケースがあります。
- 染色体異常
精子の形成に重要な遺伝情報を持つ染色体に異常がある場合です。代表的なものに、クラインフェルター症候群(通常のXY染色体にX染色体が1本多いXXYなど)があります。これは多くの場合、非閉塞性無精子症の原因となります。
- Y染色体微小欠失
Y染色体の一部(AZF領域)が欠けている場合です。この領域には精子形成に必要な遺伝子が含まれており、欠失があると精子形成が著しく障害され、無精子症や高度乏精子症の原因となります。
- 先天性精管欠損
精子が通る精管が生まれつき欠損している場合です。精巣では精子が作られていても、精路が閉塞しているため無精子症となります。 これらの遺伝的・先天的な異常は、重度の精子形成障害や精路通過障害を引き起こし、治療法が限られる場合もありますが、遺伝カウンセリングや生殖補助医療の選択肢を検討することが可能です。
⑥感染症や性病の影響
過去の感染症や性感染症(STD)が、男性不妊の原因となることがあります。
- 精巣炎・精巣上体炎
おたふく風邪の合併症(流行性耳下腺炎による精巣炎)や、クラミジア、淋菌などの性感染症によって精巣や精巣上体に炎症が起こると、精子形成能力が低下したり、精子の通り道が炎症による瘢痕で閉塞したりする可能性があります。これにより、乏精子症、精子無力症、あるいは閉塞性無精子症を引き起こすことがあります。
- 前立腺炎・精嚢炎
これらの副性器の炎症も、精液の質(精子の運動性や生存率など)に悪影響を及ぼすことがあります。 これらの感染症は早期に発見し、適切な治療を行うことで、不妊への影響を最小限に抑えることが重要です。
3、生活習慣・環境要因による原因
男性の不妊には、日々の生活習慣や環境要因も深く関わっています。精子を作り出す機能やその質は非常にデリケートで、様々な外部からの影響を受けやすい特性があるからです。
①喫煙
まず、喫煙は精子の数や運動率を低下させ、DNA損傷のリスクを高めることが知られています。また、過度なアルコール摂取も精子の質に悪影響を及ぼす可能性があります。適度な摂取に留めるか、控えることが望ましいでしょう。
②肥満
肥満は、ホルモンバランスを乱し、精子形成を阻害する要因となります。脂肪組織が増えることで女性ホルモンの分泌が相対的に増えたり、精巣の温度が上昇したりすることも影響します。適度な運動とバランスの取れた食生活による体重管理は、精子の質改善に繋がります。
③ストレス
現代社会に多いストレスも、男性ホルモンの分泌に影響を与え、精子の質を低下させる可能性があります。十分な睡眠を確保し、趣味やリラクゼーションなどでストレスを適切に管理することが大切です。
④長時間のサウナなど
精巣の温度上昇は精子にとって有害です。長時間のサウナや入浴、ぴったりとした下着の着用、膝の上にノートパソコンを置いて作業する習慣などは、精巣の温度を上げやすい環境です。これらを避け、精巣を冷やす工夫をすることも重要です。
4、性機能に関わる原因
男性の不妊において、精子を作る機能や通り道に問題がなくても、性機能自体に課題があることで妊娠に至らないケースがあります。主な原因は以下の通りです。
①勃起障害(ED)
性行為を行うのに十分な勃起が得られない、または維持できない状態です。EDは、不妊の原因となる性機能障害の中で最も一般的です。
心理的なストレス、疲労、生活習慣病(糖尿病、高血圧など)による血管の問題、神経系の障害、特定の薬剤の副作用などが原因となることがあります。特に、排卵日に合わせて性行為を行う「タイミング法」では、「妊娠させなければ」というプレッシャーが勃起を妨げる精神的なEDを引き起こすことも珍しくありません。
②射精障害
勃起はできるものの、正常に射精ができない状態です。いくつかのタイプがあります。
- 腟内射精障害(重度の遅漏)
マスターベーションでは射精できるのに、性行為中に腟内で射精できない状態を指します。精神的な要因が大きいとされています。
- 逆行性射精
射精時に精液が尿道から体外へ出るのではなく、膀胱に逆流してしまう状態です。糖尿病による神経障害や、前立腺手術などが原因で起こることがあります。この場合、射精感はあるものの、精液がほとんど出ないか、全く出ないのが特徴です。
- 無射精症
勃起しても全く射精が起こらない状態です。神経系の問題や心理的要因が考えられます。
5、原因を知るには検査が重要
男性不妊の検査は、主に精液検査と泌尿器科的な検査に分けられます。不妊の原因の約半数は男性側にもあるため、女性の治療と並行して男性も検査を受けることが推奨されます。
①精液検査
精液検査は、精子の量、濃度、運動率、形態などを調べる基本的な検査です。2~7日間の禁欲後に全量を採取し、WHOの基準値と比較します。精液の状態は変動するため、必要に応じて再検査します。
②泌尿器科的な検査
泌尿器科的な検査は、診察、超音波(エコー)検査、採血など短時間で行えます。診察では性生活の状況や精巣の状態、男性不妊の原因で最も多い精索静脈瘤の有無などを触診で確認。エコー検査は精索静脈瘤の診断に特に有効です。
③内分泌検査
採血による内分泌検査では、男性ホルモンなどを調べて精液異常や性機能障害の原因を探ります。精子数が極端に少ない場合は染色体・遺伝子検査で遺伝的異常の有無を確認し、必要に応じてMRIや精巣生検などの特殊な検査も行われます。
6、早期の受診と夫婦での取り組みが重要
男性不妊の原因には、治療によって改善が見込めるものが多く存在します。
特に、精索静脈瘤のように手術によって高い改善率が期待できるケースや、ホルモン療法が有効なケースもあります。また、たとえ重度の不妊であっても、生殖補助医療の進歩により、以前では考えられなかった妊娠の可能性が開かれています。
不妊治療は時間との勝負になることも多く、特に女性の年齢が上がるにつれて妊娠率は低下します。そのため、早期に専門医を受診し、ご自身の状態を正確に把握することが非常に重要です。男性不妊は決して一人で抱え込む問題ではありません。
夫婦で支え合い、協力しながら検査や治療に臨むことで、希望に繋がる道を見つけることができるでしょう。
▶関連記事:「男性不妊の治療法まとめ|薬・手術・サプリまで紹介」
▶関連記事:「男性不妊治療は保険適用される?対象範囲・費用・助成制度を解説」
聞きにくいことは「メール無料相談」で!

北海道旭川市にある神楽岡泌尿器科は、「かかりつけ医」になることを目指し、患者本位で、気軽に緊張せずに受診していただける病院づくりを目指しています。
「不妊のことで悩んでいる」という方は、院長による無料メール相談も行っておりますので、まずはお気軽に疑問点や懸念内容をご相談ください。
病院まで来られない方々にも往診で対応可能です。患者さんご本人だけでは無くご家族の方々からのご相談にもお答えします。
▶子どもが大好きな渋谷院長先生はどんな人?

【監修者】神楽岡泌尿器科 院長「渋谷 秋彦」
札幌医科大学卒業後、大手病院勤務を経て2003年に「神楽岡泌尿器科」を開業。前立腺肥大の手術「HoLEP」を1,000例以上行った実績があり、日帰り手術を実現している国内有数の医師。出版「気持ちいいオシッコのすすめ」など