1.排尿障害のために生活が不活発になっている人に
最近の紙おむつは、吸水力や防臭効果などの性能が飛躍的にアップしています。多少の尿もれがあっても、パットや失禁パンツをつけて買い物や散歩、デイサービスなどに出かけましょう。気持ちが前向きになって楽しみが増えると、オシッコのことをあまり気に病まなくなり、適度な疲労によって夜間も熟睡できるようになります。
2.頻尿のため夜間ぐっすり眠れない人に
夜間頻尿が気になって眠れない人は、睡眠前の2時間は、できるだけ水分摂取を控えましょう。眠れないからといって安易に睡眠導入剤に頼ると口が渇きやすくなり、夜間移動時に足元がふらつき転倒しやすくなります。男性は、排尿のたびに処理しなくてもよい尿器や自動採尿器を積極的に活用し、女性は排尿量に応じた紙おむつを使用したり、ベッドサイド型ポータブルトイレで安全に移乗できる環境を整えましょう。
3.おむつからの尿もれが気になる人に
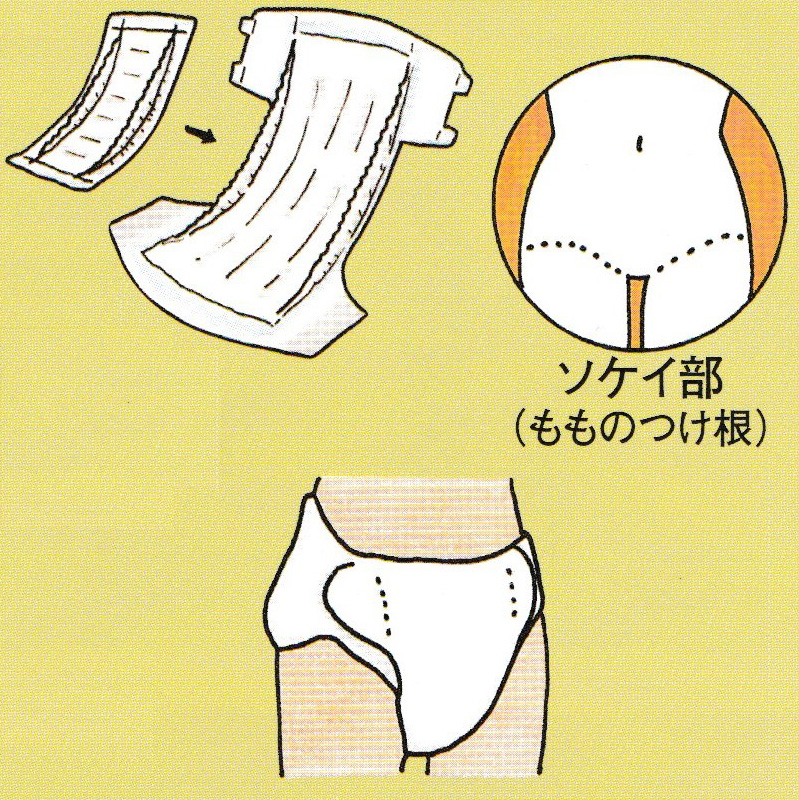
 紙おむつは何枚も重ねてあてないようにしましょう。重ねると陰部にフィットせず、かえって横漏れして紙おむつの無駄使いになります。また、蒸れやずれによる皮膚のトラブルや股関節の動きの制限、腹部の圧迫など様々な問題を引き起こします。尿量や交換時間によって適切な紙おむつを選び、【知っておきたいオシッコの話<切迫性尿失禁>】でご紹介した通り、ソケイ部に沿わせて上手にあてることでもれを確実に少なくできます。
紙おむつは何枚も重ねてあてないようにしましょう。重ねると陰部にフィットせず、かえって横漏れして紙おむつの無駄使いになります。また、蒸れやずれによる皮膚のトラブルや股関節の動きの制限、腹部の圧迫など様々な問題を引き起こします。尿量や交換時間によって適切な紙おむつを選び、【知っておきたいオシッコの話<切迫性尿失禁>】でご紹介した通り、ソケイ部に沿わせて上手にあてることでもれを確実に少なくできます。
4.排便の問題で困っている人に
 便秘が気になる人は、起床後朝食前に150cc程度の水分補給や、積極的に食物繊維を摂取すること、毎日の定期的な排便習慣を身につけることをおすすめします。それでも便が硬くて排便が困難な場合は、緩下剤や市販の浣腸液を使用してみるのもよいでしょう。寝たきりなどで腸の蠕動運動が低下し頑固な便秘がある人は、摘便や洗腸について医師や看護師に相談し指導を仰ぎましょう。軟便や水様便は、直腸壁や肛門の宿便を摘便することで解決することもあります。
便秘が気になる人は、起床後朝食前に150cc程度の水分補給や、積極的に食物繊維を摂取すること、毎日の定期的な排便習慣を身につけることをおすすめします。それでも便が硬くて排便が困難な場合は、緩下剤や市販の浣腸液を使用してみるのもよいでしょう。寝たきりなどで腸の蠕動運動が低下し頑固な便秘がある人は、摘便や洗腸について医師や看護師に相談し指導を仰ぎましょう。軟便や水様便は、直腸壁や肛門の宿便を摘便することで解決することもあります。
5.尿もれが気になって水分摂取を控えている人に
水分は毎日約1500ccは摂取しましょう。脱水すると尿が濃くなり膀胱や尿道を刺激して、ますます頻尿になります。また、認知症や喉の渇きを訴えられない人の場合、脱水が食欲低下や意識障害、問題行動といった形で現れることが多いので注意が必要です。少量ずつしか飲めない人には、枕元にコップを置いて夜間であっても水分摂取するよう心がけましょう。
6.尿留置カテーテルを入れている人に
尿留置カテーテルには、尿道カテーテルと皮膚から直接挿入したカテーテルなどがありますが、お風呂は清潔保持のため、不安がらずにカテーテルプラグをつけて積極的に入りましょう。カテーテルを間違えて引き抜きかけたり抜けてしまった場合は、尿道損傷による血尿や尿閉などの危険性が高いので、直ちに医師や訪問看護師に連絡をとって処置を受けて下さい。

【監修者】神楽岡泌尿器科 院長「渋谷 秋彦」
札幌医科大学卒業後、大手病院勤務を経て2003年に「神楽岡泌尿器科」を開業。前立腺肥大の手術「HoLEP」を1,000例以上行った実績があり、日帰り手術を実現している国内有数の医師。出版「気持ちいいオシッコのすすめ」など

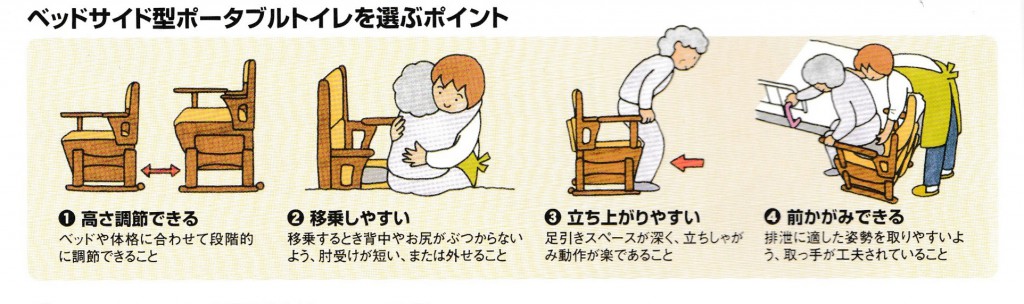

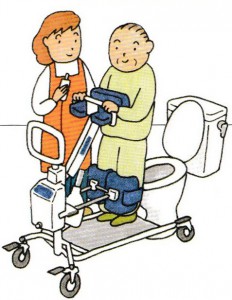 居室での排泄は、プライバシーの侵害や臭気、後始末など様々な問題が伴います。しかし、歩けない人をトイレに連れて行くことは介護者に大きな負担がかかります。
居室での排泄は、プライバシーの侵害や臭気、後始末など様々な問題が伴います。しかし、歩けない人をトイレに連れて行くことは介護者に大きな負担がかかります。 リウマチや半身マヒなどで手が不自由な方は、下着を下ろさなくても座ると股が開くパンツや、マジックテープで前が開くパンツを使用すると便利です。スカートやズボンもループ付きにするとよいでしょう。
リウマチや半身マヒなどで手が不自由な方は、下着を下ろさなくても座ると股が開くパンツや、マジックテープで前が開くパンツを使用すると便利です。スカートやズボンもループ付きにするとよいでしょう。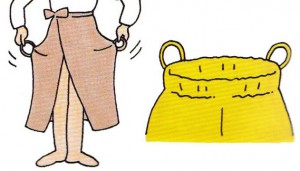
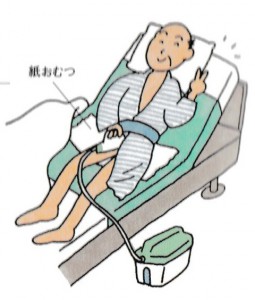 ひとりで起きられない人は、電動ベッド等で背中を起こして尿器や便器で、座れる人は、ポータブルトイレに座って排泄しましょう。
ひとりで起きられない人は、電動ベッド等で背中を起こして尿器や便器で、座れる人は、ポータブルトイレに座って排泄しましょう。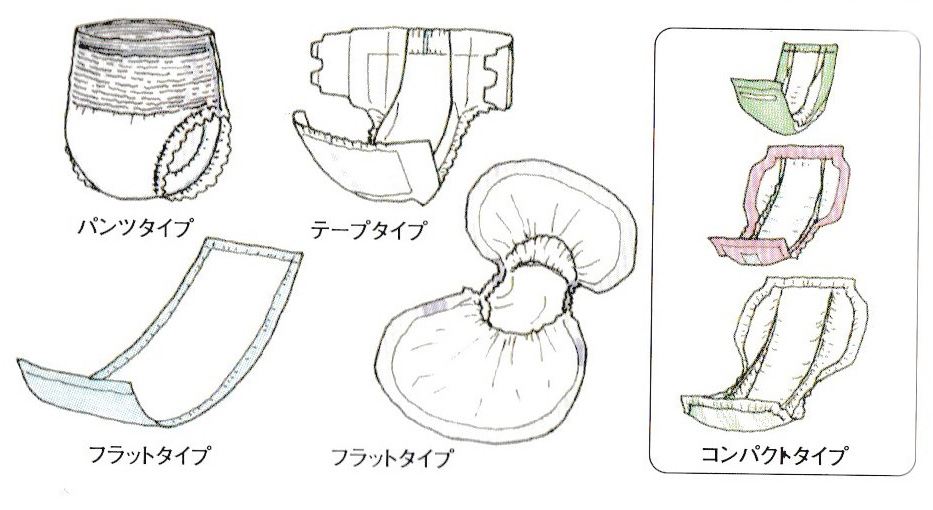
 ●女性は失禁尿量に応じて、パッドやおむつの使用になります。ただれ防止のため、こまめに取り換える必要があります。
●女性は失禁尿量に応じて、パッドやおむつの使用になります。ただれ防止のため、こまめに取り換える必要があります。