当院の渋谷院長の著書『気持ちいいオシッコのすすめ』にも書いていますが、残尿感や尿の色が濃い・回数が少ない等の排尿トラブルの初期症状は、生活習慣を見直すことで簡単に改善できることがあります。
症状は気になるけれど、なかなか病院に行く時間がない!という方は、ぜひお試しください。
1.十分な水分補給(
残尿感のある方は、尿意を気にして水分補給が不十分な場合があります。
尿の色が濃い・回数が少ない等の症状をお持ちの方にも同じことが言えます。
この1日2000mlというところで注意が必要なのは、朝起きてから夕飯までのおおよそ10~12時間の間に、ちょこちょこ小分けに飲むということです。2000mlを10で割れば、1時間に200ml。大きなペットボトルを短時間に一気飲みするのではなく、コップ一杯の水を1時間に1杯飲むくらいの軽い気持ちで心がけてみてください。
尚、まれに「沢山飲めばもっと早く良くなるのではないか?」と、1日3000ml以上も水分を摂ってすぐに続けられなくなったり、「2000mlに足りないのでは?」と夜寝る前にも水分を摂られる方がいらっしゃいますが、なにごとにも適量がありますので、あまりキッチリ考えて続けられなくならないよう、おおよそ1日2000mlを目処に多少のオーバーや少なさは気にせずに、そのうちに意識しなくてもいいくらいみなさんの習慣になればと思います。また、夜寝る前の水分補給は、夜間頻尿の原因にもなりますので、夕飯以降、少なくとも寝る3時間前の水分摂取はできるだけ避けてください。

2.尿意を感じてもちょっと我慢してからトイレに向かう
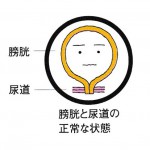
「オシッコを我慢するなんて体に悪いんじゃないの?!」と驚かれる方も多いかと思いますが、残尿感のある方は、1回の排尿量が少ない場合があります。正常に機能している人は300mlくらい尿が溜まると尿意を感じますが、オシッコのトラブルを抱えている人は、100~200ml程度でトイレに向かい、残尿感を感じたり、頻尿では?と悩まれたりしています。本来、膀胱は500ml程度は溜めておけるようになっていますので、多少の個人差はあっても、300mlくらいまで溜めてから排尿しないと“気持ちいいオシッコ”はできません。
自分の1回の尿がどのくらいかわからないという方は、百円ショップ等で手軽に買える軽量カップ(500mlくらい計れるもの)を購入して、調べてみてください。100~200ml程度の方は1で述べたとおり、十分な水分補給と最初の尿意ですぐにトイレに行かないよう、意識してみてください。
3.排尿する際、いきまない
日頃から、“気持ちいいオシッコ”をされてる人には、なんのことを言っているかわからないと思いますが(本来、それでいいのです)、オシッコのトラブルを抱えている人の多くが、排尿の際に「いきんでいます」。
これは、自覚のある方とない方がいらっしゃるので、自覚のある方には説明しやすいのですが、自覚のない方の場合、ご自身の状況をご理解いただき、“いきまない排尿”をイメージできるようになるまで、少々時間がかかります。ただ、実際に受診していただき、こちらで検査していただくと、どれほど本人にいきんでいる自覚がなくても、検査結果にはしっかり表れます。
“いきまない排尿”とは、リラックスして、もらさないようにしていた心のカギを外し、全身の筋肉をゆるめ、大きな解放感ともに奔流することです。そして排尿中も排尿後もとても気持ちのいいもので、排尿は一種の快感とも言えます。
もし、排尿中にそんな爽快感や余裕はないという方は、“無意識にいきんでる”タイプの人かもしれません。排尿中にいきむことは排尿障害を引き起こす原因になりますので、トイレでは心も体もリラックスすることを心がけましょう。
それでも改善しない場合は泌尿器科を受診してください
上記の3つを心がけても症状が改善されない場合は、泌尿器科を受診してください。また、試してみようと思ったが、自分ひとりではうまくできない。といった場合も、当院にご相談いただければ、例え上手な院長が患者様ひとりひとりに合わせた表現方法で改善方法をアドバイスいたします。
尚、痛みや腫れを伴うような症状のある方は、上記を試す前にできるだけ早くお近くの泌尿器科を受診してください。

【監修者】神楽岡泌尿器科 院長「渋谷 秋彦」
札幌医科大学卒業後、大手病院勤務を経て2003年に「神楽岡泌尿器科」を開業。前立腺肥大の手術「HoLEP」を1,000例以上行った実績があり、日帰り手術を実現している国内有数の医師。出版「気持ちいいオシッコのすすめ」など

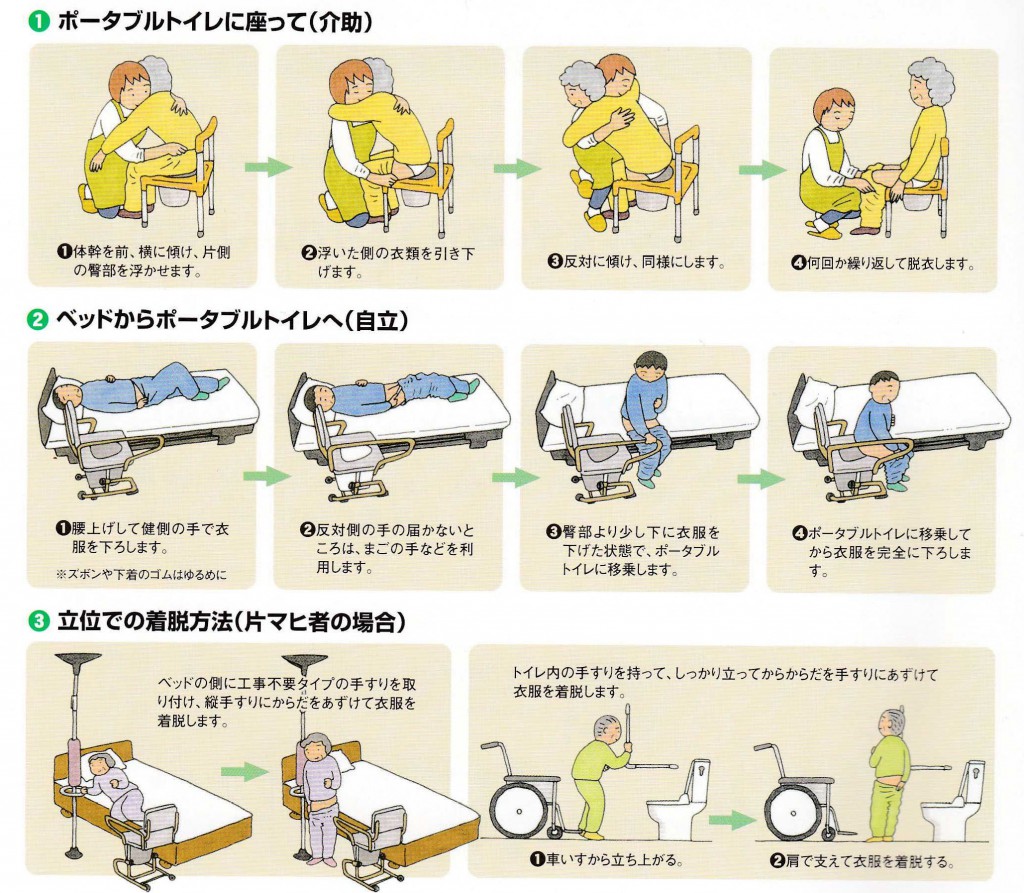
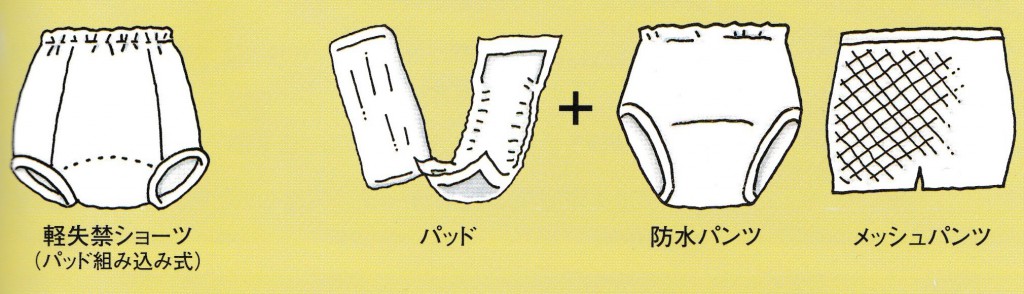
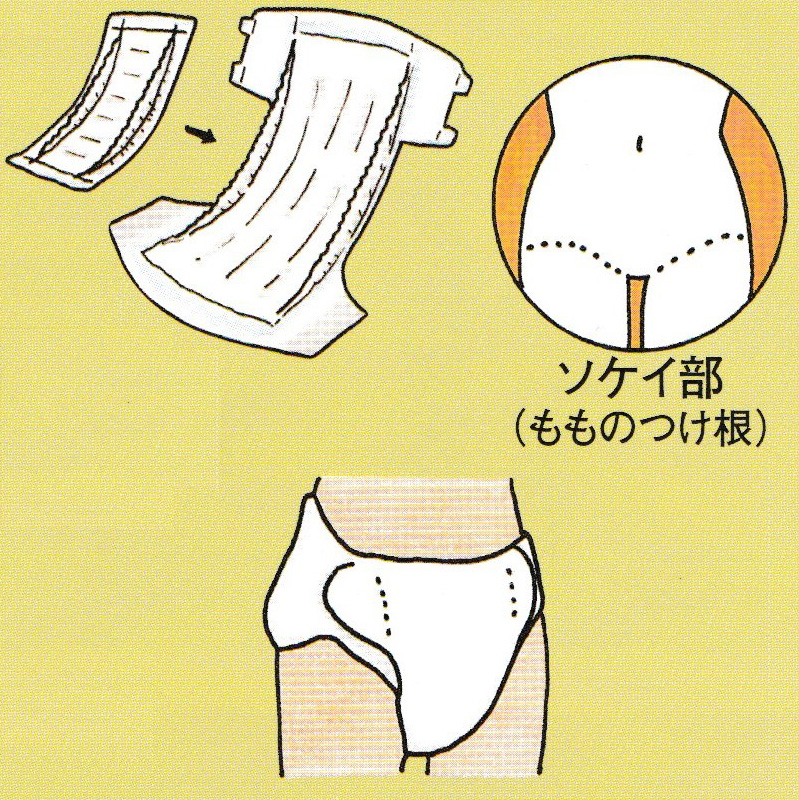
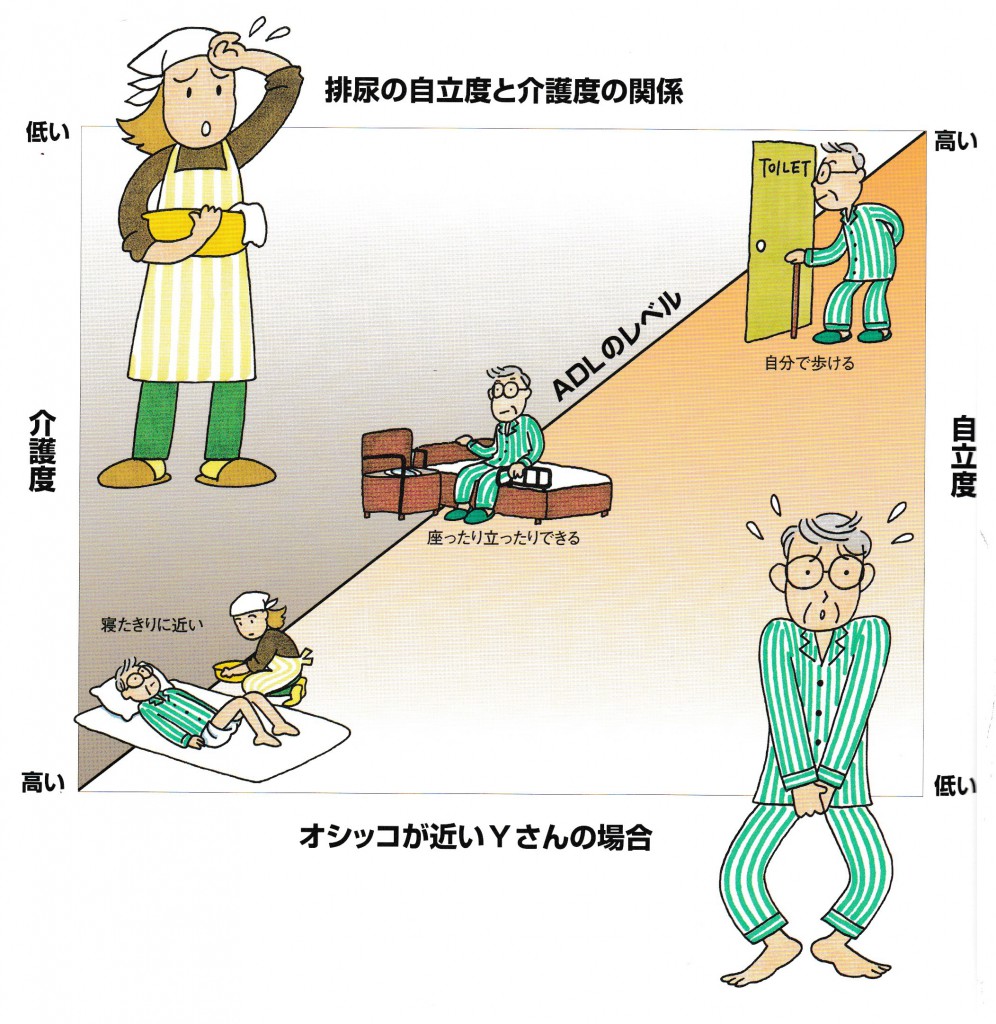
 紙おむつは何枚も重ねてあてないようにしましょう。重ねると陰部にフィットせず、かえって横漏れして紙おむつの無駄使いになります。また、蒸れやずれによる皮膚のトラブルや股関節の動きの制限、腹部の圧迫など様々な問題を引き起こします。尿量や交換時間によって適切な紙おむつを選び、
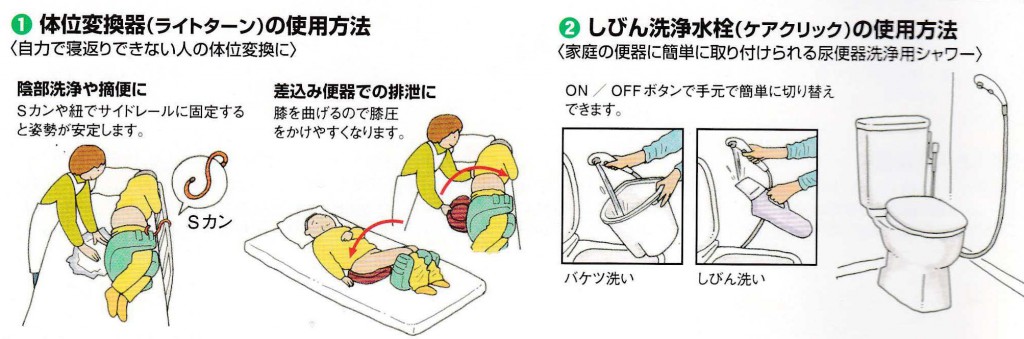
紙おむつは何枚も重ねてあてないようにしましょう。重ねると陰部にフィットせず、かえって横漏れして紙おむつの無駄使いになります。また、蒸れやずれによる皮膚のトラブルや股関節の動きの制限、腹部の圧迫など様々な問題を引き起こします。尿量や交換時間によって適切な紙おむつを選び、 便秘が気になる人は、起床後朝食前に150cc程度の水分補給や、積極的に食物繊維を摂取すること、毎日の定期的な排便習慣を身につけることをおすすめします。それでも便が硬くて排便が困難な場合は、緩下剤や市販の浣腸液を使用してみるのもよいでしょう。寝たきりなどで腸の蠕動運動が低下し頑固な便秘がある人は、摘便や洗腸について医師や看護師に相談し指導を仰ぎましょう。軟便や水様便は、直腸壁や肛門の宿便を摘便することで解決することもあります。
便秘が気になる人は、起床後朝食前に150cc程度の水分補給や、積極的に食物繊維を摂取すること、毎日の定期的な排便習慣を身につけることをおすすめします。それでも便が硬くて排便が困難な場合は、緩下剤や市販の浣腸液を使用してみるのもよいでしょう。寝たきりなどで腸の蠕動運動が低下し頑固な便秘がある人は、摘便や洗腸について医師や看護師に相談し指導を仰ぎましょう。軟便や水様便は、直腸壁や肛門の宿便を摘便することで解決することもあります。


 ①ベッド上での足の屈伸運動やからだのねじり運動などによって腸の動きを促すことから始め、全身の活動性を高めていくような運動を徐々に増やしていくとよいでしょう。
①ベッド上での足の屈伸運動やからだのねじり運動などによって腸の動きを促すことから始め、全身の活動性を高めていくような運動を徐々に増やしていくとよいでしょう。